Las preguntas más frecuentes
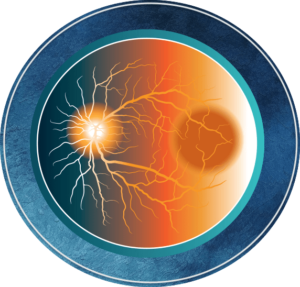
- Fóvea: Depresión pequeña en la retina donde la nitidez de la visión central es mayor. La fóvea se encuentra en el centro de la mácula.
- Fondo de ojo: La superficie interna y posterior del ojo, que está formada por la retina, la mácula, el disco óptico, la fóvea y los vasos sanguíneos.
- Inyección intravítrea: Forma del tratamiento para la retinopatía diabética en la que se inyecta un medicamento en la cavidad vítrea en el centro del ojo.
- Mácula: Una pequeña área en el centro de la retina, que es responsable de la visión central (de frente), la mayor parte de la visión del color y la capacidad de ver pequeños detalles.
- Neovascularización: Nuevos vasos sanguíneos que crecen sin control, provocados por la falta de oxígeno, lo que puede causar pérdida de la visión.
- Retinopatía diabética proliferativa (RDP): Etapa avanzada de la retinopatía diabética en la que se forman nuevos vasos sanguíneos anormales y tejido cicatricial en la superficie de la retina; el cual puede tirar de la retina, causando desprendimiento de retina y pérdida de la visión.
- Retina: Capa delgada de tejido nervioso que recubre la parte posterior del ojo; recibe y convierte la luz en señales eléctricas, que luego son enviadas al cerebro por el nervio óptico, lo que da como resultado la vista.
- Vítreo:Sustancia gelatinosa que llena el interior del globo ocular.
Referencia:
Sociedad Estadounidense de Especialistas en Retina (ASRS, por sus siglas en inglés). Retinopatía diabética. https://www.asrs.org/patients/retinal-diseases/3/diabeticretinopathy. Consultado el 13 de enero de 2022.
Turbert D. Academia Americana de Oftalmología (AAO). Fondo. 2020. https://www.aao.org/eye-health/anatomy/fundus. Consultado el 13 de enero de 2022.
Macular Society. ¿Qué es la mácula? 2022. https://www.macularsociety.org/macular-disease/macula/. Consultado el 13 de enero de 2022.
Blausen.com staff. Galería médica de Blausen Medical 2014. WikiJournal de Medicina 1. 2014. https://commons.wikimedia.org/wiki/File:Blausen_0389_EyeAnatomy_02.png. Consultado el 13 de enero de 2022.
![]()
34.2 millones de personas de todas las edades, o el 10.5% de la población de los Estados Unidos, padece diabetes.
![]()
el 21,4% de las personas con diabetes ignoran que la padecen.
Referencia:
Centros para el control y la prevención de enfermedades. Informe nacional de estadísticas de diabetes, 2020. Atlanta, GA: Centros para el Control y la Prevención de enfermedades, Departamento de Salud y Servicios Humanos de Estados Unidos; 2020.
La retinopatía diabética es una complicación de la diabetes que causa daño en los vasos sanguíneos de la retina, el tejido sensible a la luz que recubre la parte posterior del ojo. La retinopatía diabética ocurre en más de la mitad de las personas que desarrollan diabetes y es la causa más común de ceguera irreversible en los estadounidenses en edad laboral. A pesar de que la diabetes tipo 2 es más común, la ceguera puede afectar a las personas con diabetes tipo 1 o tipo 2 a tasas similares.
Es posible padecer retinopatía diabética durante mucho tiempo sin notar los síntomas hasta que se ha producido un daño sustancial. Los síntomas de la retinopatía diabética pueden ocurrir en uno o ambos ojos.
La causa principal de la retinopatía diabética es la diabetes, una afección en la que los niveles de glucosa (azúcar) en la sangre son demasiado altos. Los niveles elevados de azúcar debido a la diabetes pueden dañar los pequeños vasos sanguíneos que nutren la retina y, en algunos casos, pueden bloquearlos por completo. Los vasos sanguíneos dañados pueden filtrar líquido hacia la retina, causando inflamación del tejido retiniano. La inflamación de la mácula se llama edema macular diabético (EMD) y puede afectar la visión aguda y central (de frente) necesaria para actividades como leer y reconocer rostros. El daño prolongado a los pequeños vasos sanguíneos en la retina da como resultado una mala circulación en la retina y en la mácula, lo que hace que crezcan nuevos vasos sanguíneos anormales y tejido cicatricial en la superficie de la retina. Los vasos nuevos pueden sangrar hacia el centro del ojo, causar la formación de tejido cicatricial, que puede tirar de la retina y separarla de la parte posterior del ojo; estos vasos nuevos también pueden causar alta presión y dolor si crecen en el iris, obstruyendo el sistema de drenaje del ojo. Todos estos cambios que ocurren en el ojo relacionados con la retinopatía diabética pueden causar pérdida de la visión.
Cualquier persona que padezca diabetes está en riesgo de desarrollar retinopatía diabética. Los factores de riesgo adicionales pueden incluir:
- Lapso de tiempo con la enfermedad: cuanto más tiempo una persona presente diabetes, mayor será el riesgo de desarrollar retinopatía diabética
- Control deficiente de los niveles de azúcar en la sangre a lo largo del tiempo
- Hipertensión
- Niveles altos de colesterol
- Embarazo
Referencias:
Sociedad Estadounidense de Especialistas en Retina (ASRS, por sus siglas en inglés). Retinopatía diabética. https://www.asrs.org/patients/retinal-diseases/3/diabeticretinopathy. Consultado el 13 de enero de 2022.
Centros para el control y la prevención de enfermedades. Informe nacional de estadísticas de diabetes, 2020. Atlanta, GA: Centros para el Control y la Prevención de enfermedades, Departamento de Salud y Servicios Humanos de Estados Unidos; 2020.
Los síntomas de la retinopatía pueden incluir:
Visión borrosa o doble
Dificultad para leer
La aparición de manchas oscuras (comúnmente llamadas “flotadores”), sombras o rayas en la visión
Dificultad para ver de noche (por ejemplo: conducir de noche)
Dificultad para ver en situaciones de poca luz (por ejemplo, leer un menú en un restaurante con poca luz)
Dolor o presión en los ojos
Colores desvanecidos
Referencias:
Sociedad Estadounidense de Especialistas en Retina (ASRS, por sus siglas en inglés). Retinopatía diabética. https://www.asrs.org/patients/retinal-diseases/3/diabeticretinopathy. Consultado el 12 de enero de 2022.
Instituto Nacional del Ojo. Retinopatía diabética. NIH 2019. https://www.nei.nih.gov/learn-about-eye-health/eye-conditions-and-diseases/diabetic-retinopathy. Consultado el 12 de enero de 2022.
Gregori NZ. ¿Qué es la retinopatía diabética? Academia Americana de Oftalmología. 2021. https://www.aao.org/eye-health/diseases/what-is-diabetic-retinopathy. Consultado el 12 de enero de 2022
La mejor manera de diagnosticar la retinopatía diabética es mediante un examen de dilatación ocular. Durante este examen, el médico coloca gotas en los ojos para hacer que las pupilas se dilaten (se abran ampliamente), lo que permite una mejor visión del interior del ojo, especialmente del tejido retiniano.
El médico buscará:
- Inflamación en la retina que amenaza la visión (edema macular diabético)
- Evidencia de mala circulación de los vasos sanguíneos de la retina (isquemia retiniana)
- Vasos sanguíneos anormales que podrían anunciar un mayor riesgo de desarrollar nuevos vasos sanguíneos
- Nuevos vasos sanguíneos o tejido cicatricial en la superficie de la retina (retinopatía diabética proliferativa)
Los exámenes regulares de dilatación ocular realizados por un oftalmólogo son importantes, especialmente para quienes presentan un mayor riesgo de padecer retinopatía diabética o diabetes. Si usted es mayor de 50 años, será una buena idea practicarse un examen cada 1 o 2 años para que el médico pueda buscar signos de diabetes o retinopatía diabética antes de que se haya producido una pérdida de la visión. Si la retinopatía fuese detectada, su oftalmólogo determinará con qué frecuencia se necesitarían exámenes de seguimiento y cuándo derivar a un especialista en retina.
Además de este examen, los médicos utilizan otras pruebas para detectar y controlar la retinopatía diabética:
- Una prueba de tomografía de coherencia óptica (OCT) proporciona imágenes muy detalladas de las capas de la retina que muestran su grosor, lo que ayuda a determinar si se ha filtrado líquido al tejido retiniano.
- El médico podrá tomar fotografías de la parte posterior del ojo (fotografía en color del fondo de ojo) para ayudar a detectar y documentar la retinopatía diabética. Estas fotos facilitan que el médico controle la enfermedad en las visitas de seguimiento para determinar si está empeorando.
- Para evaluar la circulación de los vasos sanguíneos de la retina, se puede realizar una prueba llamada angiografía con fluoresceína (FA, por sus siglas en inglés). Después de dilatar las pupilas, el médico inyectará un tinte en el brazo del paciente, que luego circula a través de los ojos y funciona como un colorante para alimentos; sin embargo, no afecta los riñones y es diferente al tinte que se usa con las resonancias magnéticas y las tomografías computarizadas.
Con exámenes adecuados, la retinopatía diabética se puede detectar antes de que comience la pérdida de la visión. En caso de detectarse signos de retinopatía diabética, las discusiones sobre la frecuencia de los exámenes de seguimiento y la derivación a un especialista en retina serán importantes, lo que ayudará a la detección temprana de cambios que pudieran necesitar tratamiento para preservar la visión.
Referencia:
Sociedad Estadounidense de Especialistas en Retina (ASRS, por sus siglas en inglés). Retinopatía diabética. https://www.asrs.org/patients/retinal-diseases/3/diabeticretinopathy. Consultado el 13 de enero de 2022.
Existen tratamientos aprobados para la retinopatía diabética, que incluyen inyecciones intravítreas (pequeñas inyecciones de medicamentos en la cavidad media del ojo), tratamientos con láser y cirugía del vítreo y la retina. Estos procedimientos se pueden realizar en un consultorio u hospital para prevenir, tratar o revertir el daño causado por la diabetes en la retina.
La investigación ha demostrado que las inyecciones oculares a menudo dan como resultado una mejor visión que solo el tratamiento con láser para pacientes que presentan edema macular diabético y retinopatía diabética. La clave de estos tratamientos es su capacidad para bloquear el factor de crecimiento endotelial vascular (VEGF), una señal química que estimula el crecimiento y la fuga anormales de los vasos sanguíneos. Es posible que se requiera de dosis repetidas de medicamentos anti-VEGF para evitar que los vasos sanguíneos filtren líquido y causen pérdida de la visión.
Referencia:
Sociedad Estadounidense de Especialistas en Retina (ASRS, por sus siglas en inglés). Retinopatía diabética. https://www.asrs.org/patients/retinal-diseases/3/diabeticretinopathy. Consultado el 13 de enero de 2022.
Aunque no toda la pérdida de visión por retinopatía diabética se puede prevenir o tratar, los pacientes generalmente pueden encontrar recursos para ayudarlos a vivir con baja visión. Si a usted le han diagnosticado retinopatía diabética o diabetes y presenta pérdida de visión que no se puede revertir, un especialista en retina podrá ayudarle a encontrar acceso a la rehabilitación con una variedad de herramientas para facilitar un poco la vida cotidiana con esta enfermedad. Un especialista en retina también podrá ayudarle a ponerse en contacto con otras personas que presentan limitaciones similares.1 (Consulte la sección de RECURSOS de este sitio web.)
Prevención: con frecuencia, los pacientes con diabetes preguntan: “¿hay algo que pueda hacer para evitar el desarrollo de la retinopatía diabética o para impedir o tratar la pérdida de la vista cuando ya sucedió? Si usted tiene diabetes, el Instituto Nacional del Ojo (NEI, por sus siglas en inglés) sugiere que mantenga su salud EN CARRERA:1
- Tome sus medicamentos según lo prescrito por su médico
- Obtenga y mantenga un peso saludable
- Agregue actividad física a su día
- Controle su hemoglobina A1c (HbA1c), presión arterial y colesterol
- Deje de fumar
Los exámenes regulares de dilatación ocular reducen el riesgo de desarrollar complicaciones más graves por la enfermedad.1 Los programas de seguimiento sugeridos se enumeran a continuación en la Tabla, que puede ser personalizado por su proveedor de atención oftalmológica según el estadio de la retinopatía y la presencia de edema macular.2
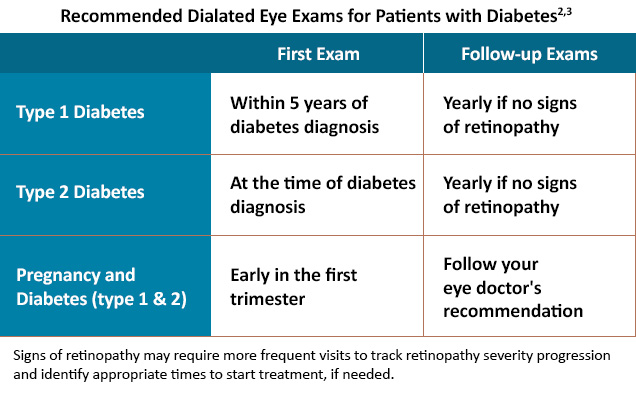
Es extremadamente importante que los pacientes diabéticos sigan el programa de exámenes oculares recomendado, el cual dependerá de la gravedad de la enfermedad. La detección temprana y la derivación a un especialista en retina son esenciales para comenzar el tratamiento para prevenir la pérdida de la visión, conservando las actividades que más disfruta.1
Referencia:
- Sociedad Estadounidense de Especialistas en Retina (ASRS, por sus siglas en inglés). Retinopatía diabética. https://www.asrs.org/patients/retinal-diseases/3/diabeticretinopathy. Consultado el 13 de enero de 2022.
- Solomon SD, Chew E, Duh EJ, et al. Retinopatía diabética: una declaración de posición de la Asociación Americana de Diabetes. Cuidado de la Diabetes. 2017;40(3):412-418.
- Solomon SD, Chew E, Duh EJ, et al. Retinopatía diabética: una declaración de posición de la Asociación Americana de Diabetes. Cuidado de la Diabetes. 2017;40(3):412-418.
- ¿Se puede prevenir la retinopatía diabética?
- ¿Qué síntomas puedo experimentar?
- Si controlo mi diabetes, ¿disminuiré mis probabilidades de desarrollar retinopatía diabética?
- ¿Necesitaré tratamiento(s) adicional(es) o tomar mis medicamentos para la diabetes será suficiente?
- Si desarrollo retinopatía diabética, ¿perderé la visión?
- Si un ojo se ve afectado, ¿el otro se verá afectado automáticamente?
- ¿Con qué frecuencia debo ver a un especialista?
- ¿Es posible recuperar la visión perdida como consecuencia de la retinopatía diabética?
Participar en un ensayo clínico puede ser una excelente manera de ayudar a mejorar el tratamiento de su enfermedad ocular. Su participación podría ayudarlo a usted y a otras personas que puedan beneficiarse del tratamiento si la Administración de Alimentos y Medicamentos de los Estados Unidos lo aprueba en el futuro. He aquí algunos temas a considerar para participar en un ensayo clínico:
- Pregúntele a su oftalmólogo sobre los ensayos clínicos relacionados con su enfermedad ocular.
- Si su oftalmólogo afirma que usted puede ser un buen candidato para un ensayo clínico, no tema hacer preguntas sobre el ensayo. Algunas preguntas posibles son: ¿Qué necesitaría hacer para participar? ¿Cuántas visitas o citas son necesarias en relación con el ensayo? ¿Existe algún tipo de ayuda con los costos de transporte para las citas relacionadas con el ensayo?
- Si habla otro idioma, averigüe si la documentación relacionada con el ensayo está disponible en su idioma natal.
Antes de unirse, quienes dirigen el ensayo clínico le informarán lo que debe hacer para participar. También podrán informarle cómo abandonar la prueba si es que así lo desea. Proporcionar información sobre el ensayo y hacerle saber sobre cualquier posible efecto secundario del tratamiento se le denomina consentimiento informado.1
Para obtener más información sobre los ensayos clínicos, haga clic aquí para acceder a una variedad de videos educativos e información sobre investigación médica, así como preguntas importantes para hacer proporcionadas por el Departamento de Salud y Servicios Humanos de los Estados Unidos2 Compartir esta información con su médico podrá ayudarle a identificar los ensayos apropiados para su afección de la retina y respaldar las discusiones sobre si la participación en un ensayo clínico es adecuada para usted.
Referencia
- Administración de Alimentos y Medicamentos de los Estados Unidos Diversidad de ensayos clínicos. https://www.fda.gov/consumers/minority-health-and-health-equity/clinical-trial-diversity
- HHS, Oficina de Protección para la Investigación Humana. Sobre la participación en la investigación. https://www.hhs.gov/ohrp/education-and-outreach/about-research-participation/index.html